Husten beim Kind
Erkältung, Bronchitis oder etwas anderes?
Husten ist eines der häufigsten Symptome im Kindesalter. Meist tritt er im Rahmen von Infekten der Atemwege auf, kann jedoch sehr unterschiedliche Ursachen haben. Für Eltern ist oft unklar, woher der Husten kommt, welche Form harmlos ist, wie lange Husten normal sein darf und wann ärztlich abgeklärt werden sollte.
1. Was ist Husten?
Husten ist keine eigenständige Krankheit, sondern ein Schutzreflex des Körpers. Er dient dazu, Schleim, Fremdkörper und Krankheitserreger aus den Atemwegen zu entfernen.
Grundsätzlich unterscheidet man:
- trockenen (unproduktiven) Husten
- produktiven (feuchten) Husten
2. Trockener vs. produktiver Husten
Trockener Husten (Reizhusten)
Merkmale:
- kein oder kaum Schleim
- oft kratzend, bellend oder schmerzhaft
- häufig nachts stärker
- typisch zu Beginn eines Infekts
Häufige Ursachen:
- virale Erkältung
- Reizung der Atemwege
- trockene oder kalte Luft
- Kehlkopfentzündung (z. B. Pseudokrupp)
Produktiver Husten (feuchter Husten)
Merkmale:
- Schleim in den Atemwegen
- „rasselnde“ Atem- oder Hustengeräusche
- meist im Verlauf eines Infekts
Häufige Ursachen:
- Erkältung im Verlauf
- akute Bronchitis
Hinweis: Produktiver Husten ist sinnvoll, da Schleim abgehustet wird.
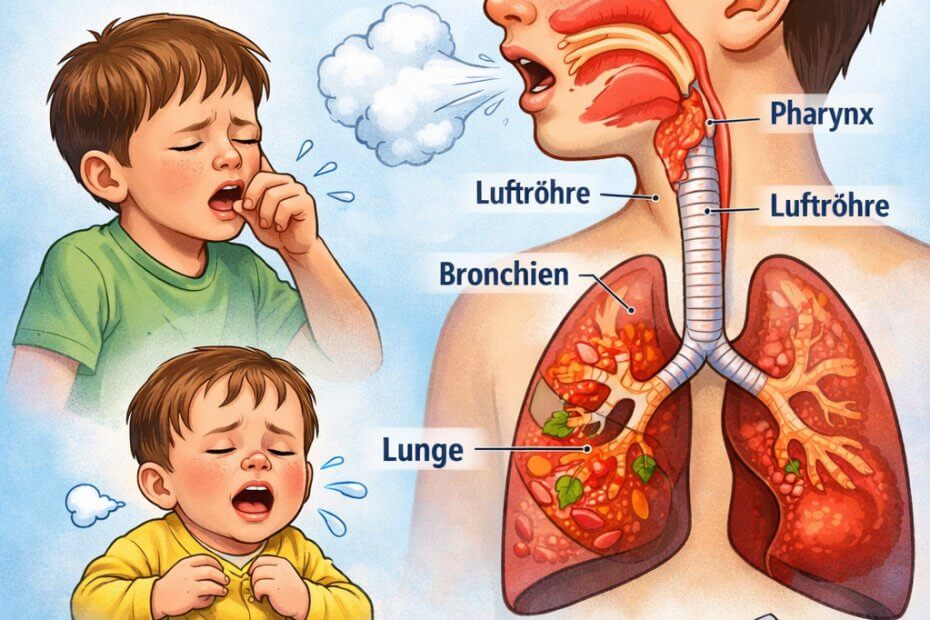
3. Wo entsteht Husten? – Ursachen entlang der Atemwege
Husten kann an verschiedenen Abschnitten der Atemwege entstehen:
Obere Atemwege
- Rachen / Pharynx (Erkältung): Schleim im Rachen reizt Hustenrezeptoren. Häufig begleitet von Schnupfen und Halsschmerzen.
- Kehlkopf / Stimmlippen (Pseudokrupp): Schwellung im Kehlkopfbereich mit bellendem Husten, Heiserkeit und oft nächtlicher Verschlechterung.
Zentrale Atemwege
- Luftröhre (Tracheitis): Meist trockener, schmerzhafter Husten mit Brennen hinter dem Brustbein.
- Große Bronchien (akute Bronchitis): Entzündung mit Schleimbildung, meist viral. Typisch sind feuchter Husten und ggf. leichtes Fieber.
Tiefe Atemwege
- Kleine Bronchien / Bronchiolen (Bronchiolitis): Vor allem bei Säuglingen und Kleinkindern. Mögliche Zeichen: schnelle oder angestrengte Atmung, pfeifende Atemgeräusche, Trinkschwäche.
- Lungenlappen (Lobärpneumonie): Entzündung eines Lungenabschnitts mit Fieber, Husten und deutlich reduziertem Allgemeinzustand → ärztliche Abklärung erforderlich.
4. Weitere wichtige Ursachen von Husten
- Obstruktive Bronchitis: Verengung der Atemwege mit verlängertem Ausatmen (Exspirium), pfeifenden Geräuschen und Husten, häufig bei Virusinfekten oder Asthma-Neigung.
- Streptokokken-Angina (Mandelentzündung): Husten kann durch Reizung im Rachen auftreten, stammt jedoch nicht primär aus der Lunge.
- Fremdkörperaspiration (v. a. bei Kleinkindern): Plötzlich einsetzender Husten, häufig beim Essen oder Spielen. Warnzeichen: akuter Husten ohne Infektzeichen, ggf. einseitige Atemgeräusche, anhaltender Husten nach Verschlucken → medizinischer Notfall.
- Sehr seltene angeborene Ursachen: In Ausnahmefällen können angeborene Fehlbildungen zu chronischem oder therapieresistentem Husten führen, z. B. Gefäßanomalien mit Druck auf die Atemwege (z. B. pulmonary sling, double aortic arch) oder Fehlbildungen des Bronchialbaums. Hinweise: Beschwerden seit dem Säuglingsalter, Gedeihstörung, wiederholte oder ungewöhnlich schwere Infekte, fehlendes Ansprechen auf übliche Therapien.
5. Keuchhusten (Pertussis)
Keuchhusten tritt heute selten auf, da er durch das erfolgreiche Impfprogramm stark zurückgedrängt wurde. Bei ungeimpften oder unvollständig geimpften Säuglingen kann er jedoch weiterhin vorkommen.
6. Verschiedene Hustenformen
- Produktiver, rasselnder Husten: Schleim in den Atemwegen, typisch bei Bronchitis oder im Verlauf einer Erkältung.
- Trockener Husten: Ohne Schleim, häufig bei Reizung der Atemwege oder zu Beginn eines Infekts.
- Hustenanfälle: Heftige Serien von Hustenstößen. Bei kleinen Säuglingen kann es dabei zu Luftnot und Atempausen (Apnoen) kommen, z. B. bei Keuchhusten.
- Husten mit Erbrechen oder Schleimspucken: Durch starke Reizung des Rachens kann Husten Würgen, Erbrechen oder Ausspucken von Schleim auslösen. Besonders bei Kleinkindern häufig.
- Husten mit vermehrtem Speichelfluss: In Kombination mit Schluckstörungen, Unruhe oder Schmerzen kann dies auf einen Fremdkörper in der Speiseröhre (ösophagealer Fremdkörper) hinweisen → zeitnahe ärztliche Abklärung erforderlich.
7. Wie lange ist Husten normal?
Ein Husten kann auch dann noch anhalten, wenn sich das Kind ansonsten wieder gut fühlt.
- Erkältung: 1–2 Wochen
- Bronchitis: 2–3 Wochen, gelegentlich bis 4 Wochen
Hinweis: Ein länger anhaltender Husten bedeutet nicht automatisch, dass eine schwere Erkrankung vorliegt.
8. Wann sollte ärztlich abgeklärt werden?
Bitte stellen Sie Ihr Kind ärztlich vor bei:
- Atemnot oder beschleunigter Atmung
- Einziehungen am Brustkorb
- anhaltendem hohem Fieber
- deutlich reduziertem Allgemeinzustand
- Trinkverweigerung (v. a. Säuglinge)
- Husten länger als 4 Wochen
- blutigem Auswurf
- Verdacht auf Fremdkörper
Wichtiger Hinweis / Disclaimer
Dieses Informationsblatt dient ausschließlich der allgemeinen medizinischen Information. Es ersetzt keine ärztliche Untersuchung, Diagnose oder individuelle Therapieentscheidung.
Bei Unsicherheit, Verschlechterung des Zustands oder anhaltenden Beschwerden wenden Sie sich bitte an Ihre Kinderärztin / Ihren Kinderarzt oder an eine medizinische Notfallstelle.
Autor:
Dr. med. Christoph Camphausen
Kinderarzt · Kinderkardiologe
Cough in Children
Common causes, types of cough, and when to seek medical help
Cough is one of the most common symptoms in childhood. In most cases it occurs as part of a viral respiratory infection, but it can have different causes depending on where the irritation or inflammation is located. This information sheet explains typical cough patterns, what is usually normal, and which warning signs should be assessed by a clinician.
1. What is a cough?
A cough is not a disease in itself. It is a protective reflex that helps clear mucus, irritants and (occasionally) foreign material from the airways.
In everyday terms, cough is often described as:
- Dry (non-productive) cough
- Wet (productive) cough
2. Dry vs. wet cough
Dry cough (irritating/non-productive)
Typical features:
- little or no mucus
- often scratchy, barking or painful
- frequently worse at night
- common at the start of a viral infection
Common causes:
- viral cold
- irritation of the airway lining
- dry or cold air
- laryngeal inflammation (e.g. croup)
Wet cough (productive)
Typical features:
- mucus in the airways
- a “rattly” sound with breathing or coughing
- often appears after a few days of a cold
Common causes:
- cold in its later phase
- acute bronchitis
Note: A wet cough can be useful because it helps move mucus out of the airways.
3. Where does the cough come from? – Causes along the airway
Cough can be triggered at different levels of the respiratory tract. The location often influences the sound of the cough and the associated symptoms.
Upper airway
- Throat/pharynx (common cold): Mucus dripping and irritation in the throat can trigger coughing, often together with a runny nose and sore throat.
- Larynx/vocal cords (croup): Swelling around the vocal cords may cause a barking cough, hoarseness, and symptoms that can worsen at night.
Central airway
- Trachea (tracheitis): Often a dry, painful cough, sometimes described as burning discomfort behind the breastbone.
- Large bronchi (acute bronchitis): Inflammation and mucus in the bronchi typically cause a wet cough and occasionally mild fever. The cause is usually viral.
Lower airway and lungs
- Small airways/bronchioles (bronchiolitis): Mainly in babies and young toddlers. Possible signs include rapid or laboured breathing, wheeze and poor feeding.
- Lung segment/lobe (pneumonia): Can present with fever, cough and a noticeably unwell child. Assessment by a clinician is required.
4. Other important causes
- Wheeze/obstructive bronchitis: Narrowing of the airways can cause coughing together with wheeze and a prolonged breath out (prolonged expiration). This can occur with viral infections and in children with an asthma tendency.
- Strep throat (streptococcal tonsillitis): Cough can occur due to throat irritation, but it does not necessarily originate from the lungs.
- Foreign body inhalation (especially in toddlers): Sudden coughing that starts during eating or playing, often without typical cold symptoms. Sometimes breathing sounds are reduced on one side. This is an emergency and needs immediate medical assessment.
- Very rare congenital causes: In exceptional cases, persistent or treatment-resistant cough may be due to congenital conditions, e.g. vascular rings/sling that compress the airway (such as pulmonary sling or double aortic arch) or structural airway anomalies. Possible clues include symptoms from early infancy, poor weight gain, recurrent unusual infections, or lack of response to usual treatments.
5. Whooping cough (pertussis)
Whooping cough is now uncommon thanks to successful vaccination programmes. However, it can still occur, particularly in unvaccinated or incompletely vaccinated infants and adolescents.
6. Different cough patterns
- Wet, “rattly” cough: Suggests mucus in the airways, typical of bronchitis or the later phase of a cold.
- Dry cough: Often due to irritation of the airways or the early phase of an infection.
- Coughing fits: Repeated strong bouts of coughing. In small infants, this can be associated with breathing difficulty and even brief pauses in breathing (apnoea), which is a classic concern in pertussis.
- Cough leading to vomiting or “spitting up” mucus: Strong coughing can irritate the throat (pharyngeal irritation) and trigger gagging, vomiting, or expelling mucus—particularly common in younger children.
- Cough with increased drooling: If there is marked drooling together with difficulty swallowing, discomfort, or distress, this can be a sign of a foreign body lodged in the oesophagus (swallowed foreign body). Prompt medical assessment is required.
7. How long is a cough “normal”?
A cough can persist even when the child otherwise seems well again.
- Common cold: about 1–2 weeks
- Acute bronchitis: about 2–3 weeks, sometimes up to 4 weeks
Note: A lingering cough does not automatically mean there is a serious illness, but it should be reviewed if it is prolonged or worsening.
8. When should a child be assessed by a clinician?
Please seek medical advice urgently if your child has any of the following:
- breathing difficulty, rapid breathing, or chest retractions
- persistent high fever
- child is clearly unwell, unusually sleepy, or hard to rouse
- poor feeding or refusing fluids (especially infants)
- cough lasting longer than 4 weeks
- blood in mucus/phlegm
- suspected inhaled or swallowed foreign body
- coughing fits with colour change, apnoea, or significant breathing problems
Important notice / Disclaimer
This information sheet is for general medical information only. It does not replace a clinical assessment, diagnosis, or individual treatment decision.
If you are unsure, if symptoms worsen, or if your child appears seriously unwell, please contact your GP/paediatrician or seek urgent medical care.
Author:
Dr med Christoph Camphausen
Paediatrician · Paediatric Cardiologist
السعال عند الأطفال
الأسباب الشائعة، أنواع السعال، ومتى يجب طلب المساعدة الطبية
السعال من أكثر الأعراض شيوعًا لدى الأطفال. غالبًا ما يحدث كجزء من عدوى فيروسية في الجهاز التنفسي، لكنه قد ينتج أيضًا عن أسباب مختلفة بحسب مكان التهيّج أو الالتهاب في مجرى التنفس. يوضح هذا المنشور أنماط السعال الشائعة، وما هو الطبيعي عادةً، وما هي العلامات التحذيرية التي تستدعي تقييمًا طبيًا.
1) ما هو السعال؟
السعال ليس مرضًا بحد ذاته، بل هو منعكس وقائي يساعد الجسم على التخلص من المخاط، والمهيّجات، وأحيانًا الأجسام الغريبة من الممرات الهوائية.
غالبًا ما نميّز بين:
- سعال جاف (غير منتج)
- سعال رطب/منتج (مع بلغم)
2) السعال الجاف مقابل السعال الرطب
السعال الجاف (سعال مُهيِّج/غير منتج)
الصفات الشائعة:
- لا يوجد بلغم أو يوجد قليل جدًا
- قد يكون خشنًا/مزعجًا أو مؤلمًا، وأحيانًا يشبه النباح
- غالبًا يزداد ليلًا
- شائع في بداية العدوى الفيروسية
أسباب شائعة:
- نزلة برد فيروسية
- تهيج بطانة الممرات الهوائية
- هواء بارد أو جاف
- التهاب الحنجرة (مثل الخناق/الكروب)
السعال الرطب (منتج/مع بلغم)
الصفات الشائعة:
- وجود مخاط/بلغم في الشعب الهوائية
- قد تُسمع أصوات "خرخرة" مع التنفس أو السعال
- غالبًا يظهر بعد عدة أيام من بدء الزكام
أسباب شائعة:
- نزلة برد في مراحلها المتأخرة
- التهاب قصبات حاد
ملاحظة: السعال الرطب قد يكون مفيدًا لأنه يساعد على إخراج البلغم من الممرات الهوائية.
3) من أين يأتي السعال؟ – أسباب على امتداد الجهاز التنفسي
يمكن أن ينشأ السعال من مستويات مختلفة في الجهاز التنفسي. مكان الالتهاب أو التهيّج قد يغيّر طبيعة السعال والأعراض المصاحبة.
المجرى التنفسي العلوي
- البلعوم/الحلق (نزلة برد): المخاط والتهيج في الحلق قد يسبّبان سعالًا، وغالبًا مع رشح واحتقان أو ألم حلق.
- الحنجرة/الأحبال الصوتية (الخناق/الكروب): تورم حول الأحبال الصوتية قد يسبب سعالًا نباحيًا وبحة صوت، وغالبًا تسوء الأعراض ليلًا.
المجرى التنفسي المركزي
- القصبة الهوائية (التهاب الرغامى): غالبًا سعال جاف ومؤلم، وقد يوصف بإحساس حارق خلف عظمة الصدر.
- الشعب الهوائية الكبيرة (التهاب قصبات حاد): التهاب مع زيادة مخاط، وغالبًا سببه فيروسي. يسبب سعالًا رطبًا وقد يترافق أحيانًا بحمى خفيفة.
المجرى التنفسي السفلي والرئتان
- الشعب الصغيرة/القصيبات (التهاب القصيبات): شائع لدى الرضع وصغار الأطفال. قد تظهر علامات مثل سرعة النفس أو صعوبة التنفس، أزيز/صفير، وقلة الرضاعة أو الشرب.
- جزء/فص من الرئة (التهاب رئوي): قد يترافق بحمى وسعال واعتلال واضح في حالة الطفل العامة، ويتطلب تقييمًا طبيًا.
4) أسباب أخرى مهمة
- التهاب قصبات انسدادي/صفير: تضيق الممرات الهوائية قد يسبب سعالًا مع أزيز وإطالة زمن الزفير. قد يحدث مع الفيروسات أو لدى أطفال لديهم قابلية للربو.
- التهاب لوزتين بالعقديات (التهاب حلق بالعقديات): قد يظهر سعال بسبب تهيّج الحلق، وليس بالضرورة أن يكون مصدره الرئتين.
- استنشاق جسم غريب (خصوصًا لدى الأطفال الصغار): سعال مفاجئ أثناء الأكل أو اللعب، غالبًا دون أعراض زكام واضحة، وقد تُسمع أصوات تنفس أقل في جهة واحدة. هذه حالة طارئة وتحتاج تقييمًا فوريًا.
- أسباب خلقية نادرة جدًا: في حالات نادرة للغاية قد يكون السعال المزمن أو الذي لا يستجيب للعلاج بسبب أسباب خلقية، مثل تشوهات وعائية تضغط على مجرى التنفس (مثل pulmonary sling أو double aortic arch) أو تشوهات بنيوية في الشجرة القصبية. من العلامات المحتملة: أعراض منذ الرضاعة المبكرة، ضعف زيادة الوزن، التهابات متكررة أو غير معتادة، أو عدم التحسن مع العلاجات المعتادة.
5) السعال الديكي (الشاهوق)
أصبح السعال الديكي أقل شيوعًا بفضل برامج التطعيم الناجحة، لكنه قد يحدث ما زال، خصوصًا لدى الرضع غير المطعّمين أو غير مكتملَي التطعيم، وأحيانًا لدى المراهقين.
6) أنماط مختلفة للسعال
- سعال رطب مع "خرخرة": يدل غالبًا على وجود بلغم، مثل التهاب القصبات أو المرحلة المتأخرة من نزلة البرد.
- سعال جاف: شائع في بداية العدوى أو عند تهيّج الممرات الهوائية.
- نوبات سعال متكررة (سعال على شكل هجمات): قد تكون على شكل دفعات قوية متتابعة. عند الرضع الصغار قد تترافق مع ضيق نفس أو توقفات قصيرة في التنفس (انقطاع النفس)، وهو ما يثير الشبهة بالسعال الديكي.
- سعال يسبب قيئًا أو "بصق" مخاط: قد يؤدي السعال الشديد إلى تهيّج البلعوم فيسبب غثيانًا أو قيئًا أو خروج مخاط، وهذا شائع لدى الأطفال الصغار ولا يعني بالضرورة خطورة بحد ذاته.
- سعال مع زيادة واضحة في سيلان اللعاب: إذا ترافق مع صعوبة بلع، ألم، انزعاج أو ضيق، فقد يشير إلى جسم غريب عالق في المريء (ابتلاع جسم غريب) ويحتاج إلى تقييم طبي عاجل.
7) كم تستمر السعال عادةً؟
قد يستمر السعال حتى بعد تحسن حالة الطفل العامة.
- نزلة برد: حوالي 1–2 أسبوع
- التهاب قصبات حاد: حوالي 2–3 أسابيع، وأحيانًا حتى 4 أسابيع
ملاحظة: استمرار السعال لا يعني تلقائيًا وجود مرض خطير، لكنه يستوجب التقييم إذا طال كثيرًا أو ازداد سوءًا.
8) متى يجب تقييم الطفل طبيًا؟
يرجى طلب المشورة الطبية بشكل عاجل إذا ظهر أي مما يلي:
- صعوبة تنفس، سرعة نفس، أو انكماشات/انغماسات بالصدر أثناء التنفس
- حمى مرتفعة مستمرة
- تدهور واضح في الحالة العامة، نعاس شديد أو صعوبة إيقاظ الطفل
- قلة الرضاعة/الشرب أو رفض السوائل (خصوصًا لدى الرضع)
- سعال يستمر لأكثر من 4 أسابيع
- وجود دم في المخاط/البلغم
- اشتباه باستنشاق أو ابتلاع جسم غريب
- نوبات سعال مع تغيّر لون الوجه أو انقطاع النفس أو ضيق تنفس واضح
تنبيه مهم / إخلاء مسؤولية
هذا المنشور مخصص للمعلومات الطبية العامة فقط. لا يُغني عن الفحص السريري أو التشخيص أو اتخاذ قرار علاجي فردي.
عند الشك، أو تدهور الأعراض، أو إذا بدا الطفل مريضًا بشدة، يرجى التواصل مع طبيب الأطفال/طبيب الأسرة أو طلب رعاية طبية عاجلة.
المؤلف:
Dr. med. Christoph Camphausen
طبيب أطفال · طبيب قلب أطفال
Kolla tek fëmijët
Shkaqe të shpeshta, lloje të kollës dhe kur duhet kërkuar ndihmë mjekësore
Kolla është një nga simptomat më të shpeshta në fëmijëri. Në shumicën e rasteve ajo shfaqet si pjesë e një infeksioni viral të rrugëve të frymëmarrjes, por mund të ketë edhe shkaqe të ndryshme në varësi të vendit ku ndodhet irritimi ose inflamacioni. Ky informacion shpjegon format tipike të kollës, çfarë konsiderohet zakonisht normale dhe cilat shenja paralajmëruese kërkojnë vlerësim mjekësor.
1) Çfarë është kolla?
Kolla nuk është sëmundje më vete, por një refleks mbrojtës i trupit. Ajo shërben për të larguar mukusin, irrituesit dhe ndonjëherë trupat e huaj nga rrugët e frymëmarrjes.
Në praktikë dallohen kryesisht:
- Kollë e thatë (jo produktive)
- Kollë e lagësht / produktive (me sekrecione)
2) Kollë e thatë kundrejt kollës së lagësht
Kollë e thatë (kollë irrituese)
Karakteristikat tipike:
- pa mukus ose me shumë pak mukus
- shpesh gërryese, e dhimbshme ose me tingull “lehës”
- zakonisht më e theksuar gjatë natës
- e shpeshtë në fillim të infeksioneve virale
Shkaqe të shpeshta:
- ftohje virale
- irritim i rrugëve të frymëmarrjes
- ajër i thatë ose i ftohtë
- inflamacion i laringut (p.sh. krupi / pseudokrupi)
Kollë e lagësht (produktive)
Karakteristikat tipike:
- prani e mukusit në rrugët e frymëmarrjes
- tinguj “gurgullues” ose “rrahës” gjatë frymëmarrjes apo kollitjes
- shfaqet shpesh pas disa ditësh nga fillimi i ftohjes
Shkaqe të shpeshta:
- ftohje në fazën e mëvonshme
- bronkit akut
Shënim: Kolla e lagësht është e dobishme, sepse ndihmon në nxjerrjen e sekrecioneve nga rrugët e frymëmarrjes.
3) Nga vjen kolla? – Shkaqe përgjatë rrugëve të frymëmarrjes
Kolla mund të lindë në nivele të ndryshme të sistemit respirator. Vendndodhja e inflamacionit ose irritimit ndikon në llojin e kollës dhe simptomat shoqëruese.
Rrugët e sipërme të frymëmarrjes
- Faringu / fyti (ftohje): Mukusi dhe irritimi në fyt mund të shkaktojnë kollë, shpesh së bashku me rrufë dhe dhimbje fyti.
- Laringu / kordat vokale (krup): Ënjtja në këtë zonë mund të shkaktojë kollë lehëse, ngjirje zëri dhe përkeqësim të simptomave gjatë natës.
Rrugët qendrore të frymëmarrjes
- Trakea (trakeit): Zakonisht kollë e thatë dhe e dhimbshme, ndonjëherë me ndjesi djegieje pas kockës së kraharorit.
- Bronket e mëdha (bronkit akut): Inflamacion me rritje të sekrecioneve, zakonisht me origjinë virale. Shkakton kollë të lagësht dhe ndonjëherë temperaturë të lehtë.
Rrugët e poshtme të frymëmarrjes dhe mushkëritë
- Bronkiolet (bronkiolit): Kryesisht tek foshnjat dhe fëmijët e vegjël. Shenja të mundshme janë frymëmarrje e shpejtë ose e vështirësuar, fishkëllimë dhe vështirësi në ushqyerje.
- Një lob i mushkërisë (pneumoni lobare): Mund të shoqërohet me temperaturë, kollë dhe përkeqësim të dukshëm të gjendjes së përgjithshme. Kërkon vlerësim mjekësor.
4) Shkaqe të tjera të rëndësishme
- Bronkit obstruktiv: Ngushtim i rrugëve të frymëmarrjes me fishkëllimë, kollë dhe zgjatje të fazës së nxjerrjes së ajrit. Mund të shfaqet gjatë infeksioneve virale ose tek fëmijët me prirje astmatike.
- Anginë streptokoksike (inflamacion i bajameve): Kolla mund të vijë nga irritimi i fytit, por nuk buron drejtpërdrejt nga mushkëritë.
- Aspirim i trupit të huaj (sidomos tek fëmijët e vegjël): Kollë e papritur gjatë ngrënies ose lojës, shpesh pa shenja tipike ftohjeje. Mund të ketë frymëmarrje më të dobët nga njëra anë. Situatë urgjente që kërkon vlerësim të menjëhershëm mjekësor.
- Shkaqe kongjenitale shumë të rralla: Në raste jashtëzakonisht të rralla, kolla kronike ose ajo që nuk përmirësohet me trajtim mund të lidhet me anomalitë kongjenitale, p.sh. anomali vaskulare që shtypin rrugët e frymëmarrjes (si pulmonary sling ose double aortic arch) ose anomali të pemës bronkiale. Shenja orientuese mund të jenë simptoma që nga foshnjëria, mos-shtim i peshës, infeksione të shpeshta ose mungesë përgjigjeje ndaj terapive të zakonshme.
5) Kolla e mirë (pertusis)
Kolla e mirë është sot e rrallë falë programeve të suksesshme të vaksinimit. Megjithatë, ajo mund të shfaqet ende, veçanërisht tek foshnjat e pavaksinuara ose me vaksina të paplota, si edhe tek adoleshentët.
6) Forma të ndryshme të kollës
- Kollë e lagësht, me zhurmë: Tregon prani të sekrecioneve, tipike për bronkitin ose fazën e mëvonshme të ftohjes.
- Kollë e thatë: Shpesh në fillim të infeksionit ose si pasojë e irritimit të rrugëve të frymëmarrjes.
- Sulme kollitjeje: Episode të forta dhe të përsëritura kollitjeje. Tek foshnjat e vogla mund të shoqërohen me vështirësi në frymëmarrje ose ndërprerje të shkurtra të frymëmarrjes (apne), tipike për kollën e mirë.
- Kollë që çon në të vjella ose nxjerrje mukusi: Kollitja e fortë mund të irritojë faringun dhe të shkaktojë të vjella ose nxjerrje të mukusit, gjë që është e shpeshtë tek fëmijët e vegjël.
- Kollë me shtim të pështymës: Nëse shoqërohet me vështirësi në gëlltitje, dhimbje ose shqetësim, mund të tregojë për një trup të huaj të gëlltitur në ezofag dhe kërkon vlerësim të shpejtë mjekësor.
7) Sa zgjat normalisht kolla?
Kolla mund të vazhdojë edhe pasi fëmija të ndihet mirë në përgjithësi.
- Ftohje: rreth 1–2 javë
- Bronkit akut: rreth 2–3 javë, ndonjëherë deri në 4 javë
Shënim: Një kollë e zgjatur nuk do të thotë automatikisht se ka një sëmundje serioze, por duhet vlerësuar nëse zgjat shumë ose përkeqësohet.
8) Kur duhet kërkuar vlerësim mjekësor?
Kërkoni këshillë mjekësore urgjentisht nëse fëmija ka:
- vështirësi në frymëmarrje, frymëmarrje të shpejtë ose tërheqje të kraharorit
- temperaturë të lartë të vazhdueshme
- përkeqësim të dukshëm të gjendjes së përgjithshme, përgjumje të theksuar
- refuzim të ushqimit ose lëngjeve (sidomos foshnjat)
- kollë që zgjat më shumë se 4 javë
- gjak në sekrecione
- dyshim për trup të huaj të thithur ose të gëlltitur
- sulme kollitjeje me ndryshim ngjyre të lëkurës ose apne
Njoftim i rëndësishëm / Përjashtim përgjegjësie
Ky informacion shërben vetëm për informim të përgjithshëm mjekësor. Ai nuk zëvendëson ekzaminimin mjekësor, diagnozën apo vendimet individuale terapeutike.
Në rast pasigurie, përkeqësimi të simptomave ose nëse fëmija duket rëndë i sëmurë, ju lutemi kontaktoni mjekun e familjes/pediatrin ose kërkoni ndihmë mjekësore urgjente.
Autori:
Dr. med. Christoph Camphausen
Pediatër · Kardiolog pediatrik
Ho ở trẻ em
Nguyên nhân thường gặp, các dạng ho và khi nào cần khám bác sĩ
Ho là một trong những triệu chứng thường gặp nhất ở trẻ em. Trong đa số trường hợp, ho xuất hiện như một phần của nhiễm trùng đường hô hấp do vi rút, nhưng cũng có thể có nhiều nguyên nhân khác nhau tùy thuộc vào vị trí kích thích hoặc viêm trong đường thở. Tài liệu này giải thích các dạng ho thường gặp, thời gian ho được coi là bình thường và những dấu hiệu cần được đánh giá y tế.
1) Ho là gì?
Ho không phải là một bệnh, mà là một phản xạ bảo vệ của cơ thể. Ho giúp loại bỏ chất nhầy, các chất kích thích và đôi khi cả dị vật ra khỏi đường hô hấp.
Thông thường, ho được chia thành:
- Ho khan (không có đờm)
- Ho có đờm (ho ướt, ho tiết đờm)
2) Ho khan và ho có đờm
Ho khan (ho kích thích)
Đặc điểm thường gặp:
- không có hoặc rất ít đờm
- cảm giác rát, khàn, đôi khi giống tiếng “sủa”
- thường nặng hơn vào ban đêm
- hay gặp ở giai đoạn đầu của nhiễm trùng vi rút
Nguyên nhân thường gặp:
- cảm lạnh do vi rút
- kích thích niêm mạc đường thở
- không khí lạnh hoặc khô
- viêm thanh quản (ví dụ: viêm thanh quản co thắt – croup)
Ho có đờm (ho ướt)
Đặc điểm thường gặp:
- có chất nhầy trong đường thở
- nghe tiếng “lạo xạo” khi thở hoặc khi ho
- thường xuất hiện sau vài ngày bị cảm lạnh
Nguyên nhân thường gặp:
- cảm lạnh ở giai đoạn sau
- viêm phế quản cấp
Lưu ý: Ho có đờm là có lợi vì giúp tống chất nhầy ra khỏi đường hô hấp.
3) Ho bắt nguồn từ đâu? – Nguyên nhân dọc theo đường hô hấp
Ho có thể xuất phát từ nhiều vị trí khác nhau trong hệ hô hấp. Vị trí viêm hoặc kích thích thường ảnh hưởng đến tính chất của ho và các triệu chứng đi kèm.
Đường hô hấp trên
- Họng / hầu (cảm lạnh): Chất nhầy và kích thích ở họng có thể gây ho, thường kèm theo sổ mũi và đau họng.
- Thanh quản / dây thanh âm (croup): Phù nề vùng thanh quản có thể gây ho ông ổng như tiếng chó sủa, khàn tiếng và triệu chứng thường nặng hơn vào ban đêm.
Đường hô hấp trung tâm
- Khí quản (viêm khí quản): Thường gây ho khan, đau, đôi khi có cảm giác nóng rát sau xương ức.
- Phế quản lớn (viêm phế quản cấp): Viêm kèm tăng tiết nhầy, đa số do vi rút. Gây ho có đờm và đôi khi sốt nhẹ.
Đường hô hấp dưới và phổi
- Tiểu phế quản (viêm tiểu phế quản): Thường gặp ở trẻ sơ sinh và trẻ nhỏ. Có thể có các dấu hiệu như thở nhanh, thở khó, khò khè và bú/uống kém.
- Một thùy phổi (viêm phổi thùy): Có thể kèm theo sốt, ho và tình trạng toàn thân xấu rõ rệt. Cần được bác sĩ thăm khám.
4) Những nguyên nhân quan trọng khác
- Viêm phế quản tắc nghẽn: Hẹp đường thở gây ho, khò khè và thì thở ra kéo dài. Thường gặp trong nhiễm vi rút hoặc ở trẻ có cơ địa hen.
- Viêm họng do liên cầu khuẩn (viêm amidan): Ho có thể xuất hiện do kích thích vùng họng, nhưng không nhất thiết xuất phát từ phổi.
- Hít phải dị vật (đặc biệt ở trẻ nhỏ): Ho khởi phát đột ngột khi ăn hoặc chơi, thường không có triệu chứng cảm lạnh. Có thể nghe âm thở giảm ở một bên phổi. Đây là tình trạng cấp cứu và cần đánh giá y tế ngay lập tức.
- Nguyên nhân bẩm sinh rất hiếm gặp: Trong những trường hợp cực kỳ hiếm, ho mạn tính hoặc không đáp ứng điều trị có thể do bất thường bẩm sinh, ví dụ các dị dạng mạch máu chèn ép đường thở (như pulmonary sling hoặc double aortic arch) hoặc dị dạng cây phế quản. Gợi ý gồm: triệu chứng từ giai đoạn sơ sinh, chậm tăng cân, nhiễm trùng tái diễn hoặc không đáp ứng với các điều trị thông thường.
5) Ho gà (pertussis)
Ho gà hiện nay hiếm gặp nhờ chương trình tiêm chủng hiệu quả. Tuy nhiên, bệnh vẫn có thể xảy ra, đặc biệt ở trẻ chưa tiêm hoặc tiêm chưa đầy đủ, cũng như ở thanh thiếu niên.
6) Các dạng ho khác nhau
- Ho có đờm, nghe “lạo xạo”: Gợi ý có chất nhầy trong đường thở, thường gặp trong viêm phế quản hoặc giai đoạn sau của cảm lạnh.
- Ho khan: Thường gặp ở giai đoạn đầu của nhiễm trùng hoặc do kích thích đường thở.
- Cơn ho dữ dội: Các cơn ho mạnh, lặp đi lặp lại. Ở trẻ sơ sinh, có thể kèm theo khó thở hoặc ngừng thở ngắn (apnoe), điển hình trong ho gà.
- Ho gây nôn hoặc khạc nhầy: Ho mạnh có thể kích thích họng, gây buồn nôn, nôn hoặc khạc chất nhầy, điều này khá thường gặp ở trẻ nhỏ.
- Ho kèm tăng tiết nước bọt: Nếu đi kèm khó nuốt, đau hoặc quấy khóc, có thể gợi ý dị vật mắc trong thực quản và cần được đánh giá y tế sớm.
7) Ho kéo dài bao lâu là bình thường?
Ho có thể tiếp tục ngay cả khi tình trạng chung của trẻ đã cải thiện.
- Cảm lạnh: khoảng 1–2 tuần
- Viêm phế quản cấp: khoảng 2–3 tuần, đôi khi đến 4 tuần
Lưu ý: Ho kéo dài không đồng nghĩa ngay lập tức với bệnh lý nghiêm trọng, nhưng cần được đánh giá nếu kéo dài hoặc nặng dần.
8) Khi nào cần đưa trẻ đi khám?
Cần tìm kiếm tư vấn y tế khẩn cấp nếu trẻ có một trong các dấu hiệu sau:
- khó thở, thở nhanh hoặc co lõm lồng ngực
- sốt cao kéo dài
- trẻ mệt nhiều, lơ mơ hoặc khó đánh thức
- bú/uống kém hoặc từ chối uống (đặc biệt ở trẻ sơ sinh)
- ho kéo dài hơn 4 tuần
- có máu trong đờm
- nghi ngờ hít hoặc nuốt phải dị vật
- cơn ho kèm tím tái, ngừng thở hoặc khó thở rõ rệt
Lưu ý quan trọng / Tuyên bố miễn trừ trách nhiệm
Tài liệu này chỉ nhằm mục đích cung cấp thông tin y tế chung. Không thay thế cho việc thăm khám, chẩn đoán hoặc quyết định điều trị cá nhân của bác sĩ.
Nếu có bất kỳ nghi ngờ nào, triệu chứng nặng lên hoặc trẻ có vẻ rất mệt, vui lòng liên hệ bác sĩ nhi khoa hoặc tìm kiếm chăm sóc y tế khẩn cấp.
Tác giả:
Dr. med. Christoph Camphausen
Bác sĩ Nhi khoa · Bác sĩ Tim mạch Nhi
Кашель у дітей
Поширені причини, види кашлю та коли слід звернутися до лікаря
Кашель є одним із найпоширеніших симптомів у дитячому віці. У більшості випадків він виникає як частина вірусної інфекції дихальних шляхів, але може мати різні причини залежно від місця подразнення або запалення в дихальних шляхах. Цей інформаційний матеріал пояснює типові форми кашлю, що зазвичай вважається нормальним, і які ознаки потребують медичної оцінки.
1) Що таке кашель?
Кашель не є самостійним захворюванням, а є захисним рефлексом організму. Він допомагає виводити слиз, подразники та іноді сторонні тіла з дихальних шляхів.
Зазвичай розрізняють:
- Сухий (непродуктивний) кашель
- Вологий (продуктивний) кашель
2) Сухий та вологий кашель
Сухий кашель (подразнювальний)
Типові ознаки:
- немає або майже немає мокротиння
- часто подразнювальний, болісний або «гавкаючий»
- часто посилюється вночі
- поширений на початку вірусної інфекції
Поширені причини:
- вірусна застуда
- подразнення слизової дихальних шляхів
- сухе або холодне повітря
- запалення гортані (наприклад, круп)
Вологий кашель (продуктивний)
Типові ознаки:
- наявність слизу в дихальних шляхах
- «хрипкі» або «булькаючі» звуки під час дихання чи кашлю
- часто з’являється через кілька днів після початку застуди
Поширені причини:
- пізня фаза застуди
- гострий бронхіт
Примітка: Вологий кашель є корисним, оскільки допомагає виводити слиз із дихальних шляхів.
3) Звідки виникає кашель? – Причини вздовж дихальних шляхів
Кашель може виникати на різних рівнях дихальної системи. Місце запалення або подразнення впливає на характер кашлю та супутні симптоми.
Верхні дихальні шляхи
- Горло / глотка (застуда): Слиз і подразнення в горлі можуть спричиняти кашель, часто разом із нежитем та болем у горлі.
- Гортань / голосові зв’язки (круп): Набряк у цій ділянці може викликати «гавкаючий» кашель, осиплість голосу та посилення симптомів уночі.
Центральні дихальні шляхи
- Трахея (трахеїт): Зазвичай сухий, болісний кашель, інколи з відчуттям печіння за грудиною.
- Великі бронхи (гострий бронхіт): Запалення з утворенням слизу, переважно вірусного походження. Супроводжується вологим кашлем і іноді невисокою температурою.
Нижні дихальні шляхи та легені
- Дрібні бронхи / бронхіоли (бронхіоліт): Переважно у немовлят і маленьких дітей. Можливі ознаки: прискорене або утруднене дихання, свистячі хрипи, погане харчування.
- Частка легені (часткова пневмонія): Може супроводжуватися лихоманкою, кашлем і помітним погіршенням загального стану. Потребує лікарського огляду.
4) Інші важливі причини
- Обструктивний бронхіт: Звуження дихальних шляхів із кашлем, свистячим диханням та подовженим видихом. Часто виникає при вірусних інфекціях або у дітей зі схильністю до астми.
- Стрептококова ангіна (тонзиліт): Кашель може виникати через подразнення горла, але не обов’язково походить із легень.
- Вдихання стороннього тіла (особливо у маленьких дітей): Раптовий початок кашлю під час їжі або гри, часто без типових симптомів застуди. Може спостерігатися ослаблене дихання з одного боку. Це невідкладний стан і потребує негайної медичної допомоги.
- Дуже рідкісні вроджені причини: У виняткових випадках хронічний або резистентний до лікування кашель може бути пов’язаний із вродженими вадами, наприклад судинними аномаліями, що здавлюють дихальні шляхи (такими як pulmonary sling або double aortic arch), або аномаліями бронхіального дерева. Підказками можуть бути симптоми з раннього немовлячого віку, поганий набір ваги, часті або незвичні інфекції, відсутність ефекту від стандартного лікування.
5) Кашлюк (пертусис)
Кашлюк нині трапляється рідко завдяки успішним програмам вакцинації. Проте він усе ще можливий, особливо у невакцинованих або неповністю вакцинованих немовлят та у підлітків.
6) Різні форми кашлю
- Вологий, «хрипкий» кашель: Свідчить про наявність слизу в дихальних шляхах, типовий для бронхіту або пізньої фази застуди.
- Сухий кашель: Часто виникає на початку інфекції або внаслідок подразнення дихальних шляхів.
- Напади кашлю: Сильні, повторні серії кашлю. У немовлят можуть супроводжуватися утрудненим диханням або короткими паузами в диханні (апное), що є типовим для кашлюку.
- Кашель із блюванням або відхаркуванням слизу: Сильний кашель може подразнювати горло і викликати блювання або виділення слизу, що часто спостерігається у маленьких дітей.
- Кашель із підвищеним слиновиділенням: У поєднанні з труднощами ковтання, болем або занепокоєнням може вказувати на стороннє тіло в стравоході і потребує швидкої медичної оцінки.
7) Скільки зазвичай триває кашель?
Кашель може зберігатися навіть тоді, коли загальний стан дитини вже покращився.
- Застуда: приблизно 1–2 тижні
- Гострий бронхіт: приблизно 2–3 тижні, інколи до 4 тижнів
Примітка: Тривалий кашель не обов’язково означає серйозне захворювання, але потребує оцінки, якщо він затягується або посилюється.
8) Коли потрібно звернутися до лікаря?
Негайно зверніться за медичною допомогою, якщо у дитини є:
- утруднене або прискорене дихання, втягування грудної клітки
- тривала висока температура
- помітне погіршення загального стану, сильна сонливість
- відмова від їжі або пиття (особливо у немовлят)
- кашель, що триває понад 4 тижні
- кров у мокротинні
- підозра на вдихання або ковтання стороннього тіла
- напади кашлю з посинінням, апное або вираженою задишкою
Важливе застереження / Відмова від відповідальності
Цей матеріал призначений лише для загальної медичної інформації. Він не замінює лікарського огляду, діагностики або індивідуального рішення щодо лікування.
У разі сумнівів, погіршення симптомів або якщо дитина виглядає серйозно хворою, зверніться до педіатра або за невідкладною медичною допомогою.
Автор:
Dr. med. Christoph Camphausen
Лікар-педіатр · Дитячий кардіолог